Sommaire :
Généralités
Cette pathologie correspond à une insuffisance du retour veineux qui va, nécessairement, et surtout s’exprimer aux membres inférieurs, avec une évolution passant de simples signes fonctionnels jusqu’à des varices, et même des troubles trophiques sévères.
Cette pathologie à 2 aspects :
– l’I.V.C primitive, la plus fréquente,
– l’I.V.C secondaire, plus rare, plus sévère, plus rapidement évolutive, et qui est due à une étiologie essentielle la thrombo-phlébyte profonde des membres inférieurs.
Cette pathologie bénéficie de nombreux traitements chimiques et physiques, qui ce sont améliorés récemment.
Les facteurs favorisants de l’I.V.C primitive
Cette pathologie touche particulièrement la femme, surtout à partir de 40/50 ans.
Ceci correspond à plusieurs facteurs favorisants, notamment les facteurs hormonaux car les œstrogènes entraînent des lésions de la paroi veineuse d’ou des effets secondaires lors de la contraception œstrogénique.
Les progestatifs entraînent, également, des lésions des parois veineuses d’ou des problèmes veineux lors de la grossesse.
Enfin à la ménopause, la carence œstrogénique entraîne d’autres modifications de la paroi veineuse défavorable, d’ou l’apparition, à cette période, de problèmes veineux fréquent. Il faut d’ailleurs veiller à ne pas souffrir de déséquilibre hormonaux (œstrogène et progestérone) et prendre les recours nécessaires durant la ménopause, en savoir plus sur www.progesterone-naturelle.eu
Autres facteurs mécaniques :
- station debout prolongée, avec le problème des professions d’orthostatisme.
- la surcharge pondérale, et, en particulier, le syndrome tropho statique post ménopausique.
Facteurs divers :
- la chaleur, au niveau des membres inférieur,
- les modifications de pression (voyage en avion).
Tableau clinique
Les premiers signes sont fonctionnels :
- Acro-paresthésies,
- Sensation de lourdeur de jambe,
- Crampes dans le mollet,
- Douleur du mollet en cours de journée ;
Ces sensations sont passagères, essentiellement en fin de journée et l’été.
Seules les crampes du mollet sont nocturne réveillant le patient et l’obligeant souvent à se lever.
Quand la pathologie s’aggrave, elle s’exprime toute l’année, et même en cours de journée, avec majoration en fin de
journée.
Apparaissent ensuite des signes physiques :
- œdème qui siège, habituellement, au niveau de la malléole interne, avec tendance à noyer la région du tendon d’Achille ; cet œdème est, seulement vespéral, au début. A un stade évolué, l’œdème concerne tous le segment jambier, et s’accompagne souvent d’une hydarthrose.
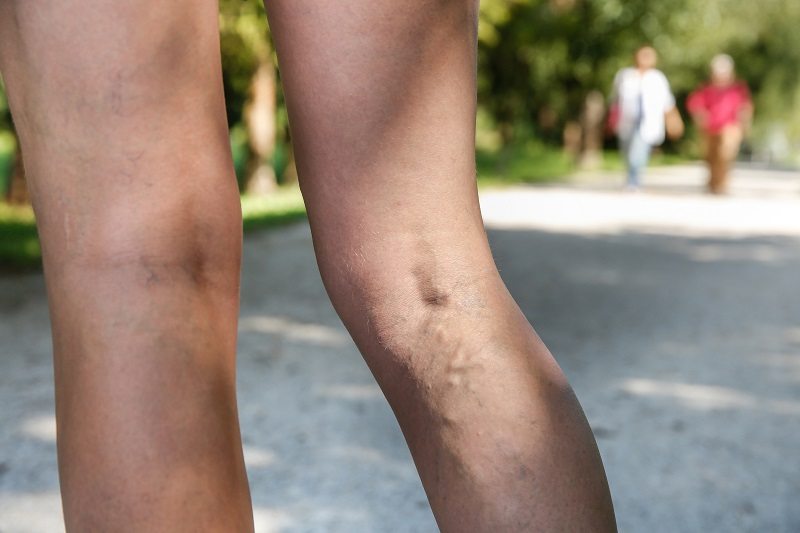
- ce sont, ensuite les varicosités qui apparaissent, c’est-à-dire des dilatations vasculaires : la plus minime est la télangiectasie, qui apparaît sous forme de petits lacs sanguins sous la peau ; les plus typiques, sont les varices, qui ont plusieurs aspects, soit cordon flasque, soit aspect ampulaire, soit aspect réticulé.
les plus sévères troubles sont trophiques :
- atrophie blanche de Milian, avec une plaque blanchâtre à peau fine au niveau des jambes qui peut s’associer à des lésions pigmentaires ;
- dermites ocres, qui sont des plaques brunes, et parfois rouges avec des éléments purpuriques ;
- atteinte scléro-dermi-forme, avec une peau fine, blanche adhérente au plan profond ;
- eczéma varriqueux, avec un aspect vésiculeux des lésions, et même un prurite,
- ulcère varriqueux, avec une perte de substance mais cet ulcère est peu profond, peu douloureux et étendue. Cette lésion siège le plus souvent au niveau de la malléole interne. Cette lésion est très différente de l’ulcère artériel qui est petit, profond, et extrêmement douloureux. Cet ulcère varriqueux pose des problèmes de cicatrisation avec des soins locaux prolongés et des risques de sur infection.
Le déroulement de la pathologie présente des variantes :
- le déroulement peut se faire par l’apparition de varices,
- l’évolution peut être interrompue par un ttt bien suivi.
Diagnostic
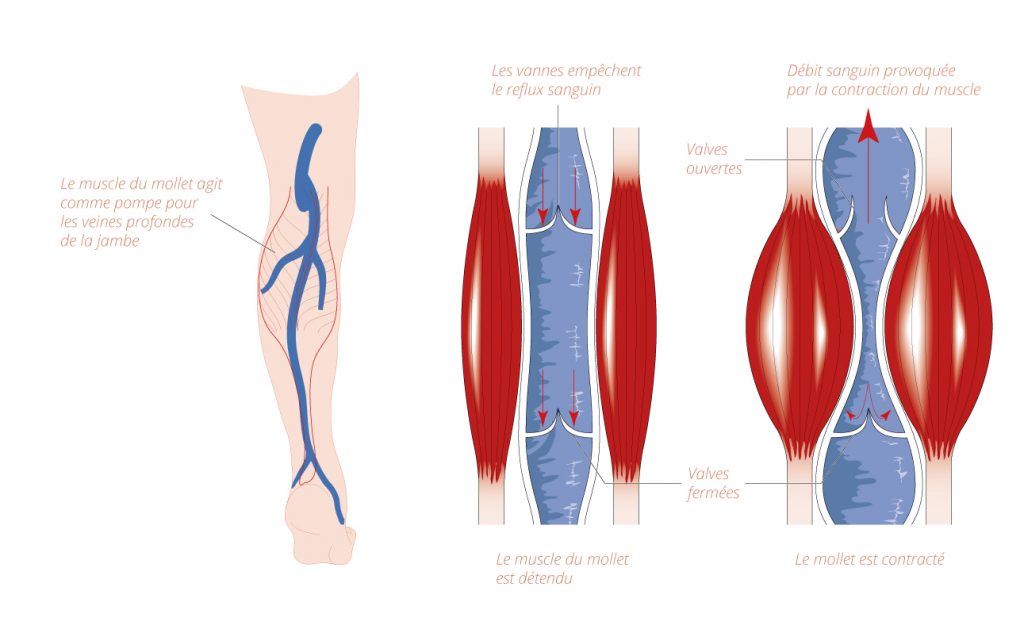
Le diagnostic est clinique reposant :
- sur l’interrogatoire (troubles fonctionnels),
- sur l’inspection (œdème/varice/tb trophiques),
- sur la palpation (dlr provoqué dans le mollet perception de varices profondes) ;
L’examen qui confirme le diagnostic est le doppler veineux. L’echographie et l’echodoppler permettent surtout de retrouver des varices profondes.
La phlébographie peut être nécessaire pour des traitements aggressifs. (scléro-théraphie, chirurgie veineuse)
Le traitement
Il existe un aspect préventif du traitement :
- ttt précoce de toutes thrombo phlébytes pour éviter l’I.V.C 2nd ;
- chez un sujet jeune présentant déjà des troubles veineux, éviter l’orthostatisme professionnel et la contraception oestrogénique..
Le ttt curatif a plusieurs aspects :
- une hygiène de Vie,
- des médicaments,
- des moyens physiques,
- des méthodes aggressives.
Au niveau de l’hygiène de vie :
- Il faut éviter l’orthostatisme prolongé, et pratiquer régulièrement la marche.
- Il faut éviter la surcharge pondérale, et en fin de journée, on peut pratiquer la position déclives.
En ce qui concerne les médicaments , on privilégie les phlébo-toniques qui ont plusieurs actions :
- modification de la perméabilité vasculaire lymphatique et veineuse,
- action sur les éléments figurés du sang empêchant la formation d’agrégeant,
- action sur la paroi veineuse ;
Ces médicaments sont très nombreux, et connu depuis très longtemps ; on distingue 2 types de médicaments, ceux d’origine végétale et ceux d’origine synthétique.
Ces médicaments sont surtout efficaces en traitement précoce de l’I.V.C.
Ce traitement se fait par cure sur 2 modèles :
- tous les jours pendant 2 à 3 mois, 2 fois par an,
- traitement séquentiel 20 jours par mois.
Il n’y a quasiment aucuns effets secondaires à noter.
Les traitements physiques :
- la contension élastique, soit par bande élastique, soit par bas de contension.
Dans cette technique, il faut un gradian de pression décroissant vers le haut.
Ce système de contension est quantifié :
- sur la hauteur de l’appareillage,
- sur l’intensité de la contension.
Ce traitement est efficace au début de la maladie, et même à un stade évolué quand la marche devient difficile.
Cette méthode à un inconvénient relatif, son inconfort surtout l’été.
Les méthodes “agressives” :
Elles sont justifiées, soit pour des raisons esthétiques, soit pour des raisons fonctionnelles.
Il existe 2 types de traitements agressifs des varices :
- ttt médical, ou sclérothérapie,
- ttt chirurgical, avec le stripping, l’éveinage, la phlébectomie partielle, la méthode chiva.
- la scléro-thérapie,
Elle permet de traiter les varices, surtout de petits et moyens calibres, ainsi que des varicosités mineures.
Cette méthode chimique consiste à injecter dans la varice, une substance sclérosante, qui va réduire la varice en un cordon fibreux.
Le bénéfice est, à la fois, esthétique et fonctionnel. Cette méthode pose un problème pratique, la nécessité d’injections multiples séparées d’une à deux semaines, avec une progression le long de la varice, pour éviter des effets secondaires.
Ce traitement est fait par l’angiologue ou le phlébologue en ambulatoire. Cette scléro-thérapie peut être utilisée isolement ou peut accompagner d’un traitement destructeur chirurgical.
Le traitement chirurgical s’adresse surtout aux varices volumineuses, ou aux varices menaçantes, soit par apparition de troubles trophiques, ou par leur situation les exposants à des traumatismes (=rupture de varices, phlébyte superficielle).
On dispose de plusieurs ttt qui évoluent avec le temps. La chirurgie dominante actuellement est l’éveinage, par invagination qui entraîne moins de dégâts locaux que la méthode préalable (stripping).
D’autres méthodes sont encore utilisées :
- cure CHIVA,qui consiste à ligaturer la veine atteinte à plusieurs niveaux, pour entraîner un détournement du sang vers les troncs profonds ; il s’agit donc d’une méthode hémo-dynamique beaucoup moins agressive mais souvent modérement performante.
- phlébectomie partielle ambulatoire, il s’agit d’une phlébectomie très localisée, permettant une pratique ambulatoire, et avec nécessité de répéter ces gestes plusieurs fois. Cette méthode peut être pratiqué par un angiologue, mais au sein d’un bloc opératoire.