Les ulcérations du pied diabétique, d’origine neuropathique et/ou artériopathique, restent un problème préoccupant pour le clinicien, dominé par le risque élevé d’amputation. L’objet de cet article est de rappeler les mécanismes physio-pathologiques qui aboutissent à ces ulcérations et de préciser les modalités de leur prise en charge, en apportant des données récentes sur les nouveaux traitements locaux actuellement ou très prochainement disponibles. Un accent tout particulier sera mis en fin d’article sur le dépistage et la prévention, nécessitant un abord pluri-disciplinaire dans lequel le médecin généraliste tient une place prépondérante.
Sommaire :
1. Tableaux cliniques
Toutes les séries publiées montrent que les plaies purement ischémiques sont rares, représentant au plus 20% des ulcères du pied chez le diabétique. Les ulcères neuropathiques sont beaucoup plus fréquents mais en fait le plus souvent c’est la combinaison d’une neuropathie diabétique et d’une insuffisance artérielle qui est la cause du trouble trophique. Ainsi, devant un ulcère d’allure primitivement neuropathique dont la cicatrisation évolue défavorablement, il faut toujours rechercher une artériopathie associée, pas toujours évidente cliniquement, après avoir bien entendu éliminé une infection sous-jacente.
1.1.Le mal perforant plantaire (MPP)
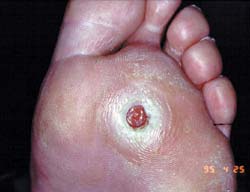
Il constitue l’ulcération neuropathique par excellence et peut apparaître en dehors du diabète dans d’autres neuropathies à prédominance sensitive, notamment au cours de la lèpre.
Son aspect bien connu ne sera que rapidement rappelé : ulcération à l’emporte-pièce, non douloureuse, entourée d’un halo d’hyper-kératose et siégeant préférentiellement sous la tête des métatarsiens ou à la face plantaire des orteils.
Le principal danger est celui d’une infection se propageant rapidement aux parties molles et aux structures osseuses sous-jacentes. Son mécanisme d’apparition fait appel à une réaction inflammatoire en réponse à une hyperpression localisée.
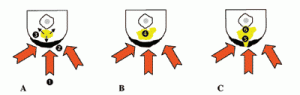
En réponse à une hyperpression la peau s’épaissit et sous cette hyperkératose se développe une vésicule inflammatoire qui va s’agrandir avec la persistance de l’hyper-pression.
Le contenu de la vésicule diffuse ensuite et crée une brèche cutanée (5) ; la diffusion peut se faire vers l’os (6) avec un risque d’infection du fait de l’ouverture à la peau.
Le MPP peut apparaître sur des zones a priori protégées du contact avec le sol, en cas de déformations sévères du pied : c’est le cas surtout dans l’ostéoarthropathie nerveuse ou pied de Charcot. Cette atteinte ostéo-articulaire constitue la complication la plus grave des neuropathies périphériques, rencontrée essentiellement dans le diabète, mais aussi dans la neuropathie tabétique ou la syringomyélie. Il s’agit d’une atteinte hautement destructrice et relativement indolore touchant un ou plusieurs os du pied, évoluant en deux phases successives.
La première, de survenue aiguë, dite catabolique ou atrophique, est caractérisée par la lyse osseuse et articulaire avec fragmentation, fractures spontanées et sub-luxations, associée à des signes inflammatoires locaux qui peuvent être confondus avec une crise de goutte ou une ostéo-arthrite.
A cet épisode lytique succède une phase chronique, dite anabolique ou hypertrophique, de recons-truction anarchique avec résorption des séquestres osseux, coalescence et néo-forma-tion, aboutissant à des déformations caricatu-rales du pied : l’une des plus caractéristiques est le “pied à bascule” (“rocker-bottom foot”) lié à un effondrement du cuboïde et des cunéi-formes, conduisant à une convexité de l’arche plantaire.
Dans ces conditions, il n’est pas étonnant que puissent apparaître des ulcérations sur la face plantaire du médio-pied.
Les remaniements osseux aboutissent à un élargissement du pied et à une inversion de la voûte plantaire, favorisant la survenue d’ulcères.
1.2. Les ulcères ischémiques
Il s’agit de perte de substance bien limitée, atone et dont le fond est tapissé d’un tissu fibrinoïde jaunâtre et adhérent, douloureux notamment lors des soins. Contrairement au MPP, il n’existe pas d’hyperkératose périphérique mais plutôt un halo inflammatoire.
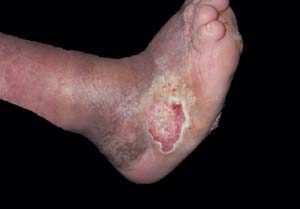
Ces ulcères sont en général déclenchés par un conflit entre le pied et la chaussure avec frottement excessif, d’où leur siège préférentiel sur les bords du pied (Figure 6) ou sur la face dorsale des orteils en cas de griffe. Un cas particulier est représenté par l’ulcère du talon dont la survenue est le plus souvent en rapport avec une hyperpression localisée mais soutenue du à un alitement sur un terrain d’insuffisance circulatoire.
1.3. Les nécroses vasculaires
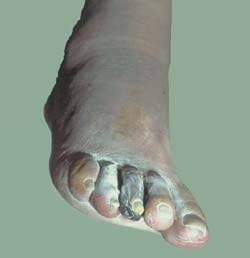
L’insuffisance circulatoire est responsable de nécrose tissulaire distale avec gangrène parcellaire, portant sur un ou quelques orteils. La survenue est souvent brutale, à la suite d’un traumatisme mineur.
Le début est marquée par l’apparition une zone violacée au niveau d’un orteil et l’évolution se fait vers un noircissement de l’orteil, témoin de la nécrose tissulaire avasculaire (Figure 7). L’atteinte reste en général limitée en l’absence de surinfection (gangrène sèche) avec dessèchement de la partie nécrosée, apparition d’un sillon de délimitation et élimination spontanée (auto-amputation par momification). En cas de surinfection (gangrène humide), la nécrose s’étend, nécessitant souvent le recours à une amputation chirurgicale.
De telles nécroses distales peuvent également apparaître en cas d’infection par thrombose septique ou par embolie de cholestérol, notamment après exploration endovasculaire
1.4. L’infection
Il est habituel de distinguer l’infection à partir d’une plaie du pied chez le diabétique en 2 catégories selon sa sévérité : les infections superficielles et les infections profondes.
1.4.1. Les infections superficielles
Elles ne mettent pas en danger le membre inférieur et ne demandent pas en général une antibiothérapie parentérale. Il s’agit le plus souvent d’une cellulite limitée, sans lymphangite ni abcès et le sondage par une pointe mousse confirme l’aspect superficiel de l’atteinte. Les signes généraux sont absents. L’infection est volontiers monobactérienne, due le plus souvent à du staphylocoque doré. Il n’est pas utile de faire d’examens complémentaires particuliers et une antibiothérapie probabiliste antistaphylococcique peut être mise en train d’emblée en ambulatoire. Ce n’est qu’en cas de persistance de cette infection malgré l’antibiothérapie ou en cas d’aggravation inexpliquée de l’état local que pourra être réalisé un prélèvement avec antibiogramme, en sachant le peu de fiabilité des prélèvements superficiels : il n’existe actuellement aucun consensus quant à la technique idéale mais il est sûr que le prélèvement doit être fait à la base de l’ulcération le plus profondément possible, après nettoyage au sérum salé, et être acheminé au laboratoire dans les plus brefs délais.
1.4.2. Les infections profondes
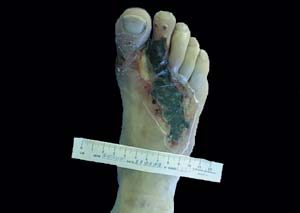
Si elles ne peuvent être jugulées, elles peuvent aboutir à une amputation : ainsi, les infections seraient la cause directe de 25 à 50% des amputations chez le diabétique.
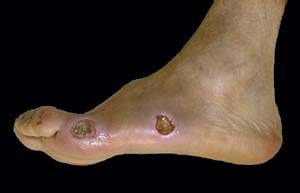
Les tableaux sont divers : cellulite extensive avec cordon lymphan-gitique, abcès profond, phlegmons des gaines, septicémie, …(Figures 8)
Malgré la sévérité de l’infection, dans de nombreux cas les signes systémiques habituels (fièvre, hyperleucocytose) sont absents : leur présence est cependant un signe de haute gravité. Par contre, toute infection pour un peu qu’elle soit sévère, entraîne un déséquilibre glycémique qui peut être le seul signe d’alerte.
Le sondage doit être systématique pour évaluer la profondeur de l’atteinte et pour rechercher un “contact osseux” qui signe une oséite sous-jacente. L’infection est en règle multi-bactérienne et une antibiothérapie à large spectre doit être rapidement mise en route, le plus souvent par voie intra-veineuse, associée à un débridement large de la plaie ; l’hospitalisation est donc nécessaire ce qui permettra de réaliser des prélèvements dans les meilleures conditions pour ajuster l’antibiothérapie ainsi qu’éventuellement certains examens complémentaires pour visualiser la profondeur de l’atteinte.
L’atteinte osseuse est de diagnostic difficile et de nombreux moyens d’identification ont été proposés allant jusqu’à des moyens très sophistiqués, comme la résonance magnétique nucléaire ou la scintigraphie au polynucléaires marqués, ou invasifs, comme la biopsie osseuse. En pratique, la présence d’un contact osseux lors du sondage de la plaie ou a fortiori la visibilité directe d’un fragment osseux est le meilleur signe d’ostéite. La radiographie reste indispensable, bien qu’existe un retard radio-clinique et que les lésions d’atteinte osseuse puissent être difficiles à affirmer en présence de remaniements liés à une ostéo-arthropathie.
Jean-Louis Richard, Claire Parer-Richard
Service des Maladies de la Nutrition & Diabétologie
Centre Médical, 30240 Le Grau du Roi
CHU de Nîmes
Affinite-sante.com
